図1-1:
ロサンジェルス・フェニックス・サンディエゴ・サンフランシスコにおけるMA関連死亡数
図1-1
ロサンジェルス、フェニックス、サンディエゴ、サンフランシスコにおけるMA関連死亡数 |
| 都市名 |
1992 |
1993 |
1994 |
1992年から1994年の%変化 |
| ロサンジェルス |
|
|
|
|
| フェニックス |
|
|
|
|
| サンディエゴ |
|
|
|
|
| サンフランシスコ |
|
|
|
|
| |
図1-2: 塩酸メタンフェタミンの通称
図1-3:
1997年将来モニタリング調査: 高校最上級生の薬物使用
図1-3
1997年将来モニタリング調査: 高校最上級生の薬物使用 |
| 薬物名 |
使用経験がある(%) |
前年中に使用(%) |
前月中に使用(%) |
| コカイン |
|
|
|
| 覚醒剤 |
|
|
|
| |
図2-1: 典型的なニューロン
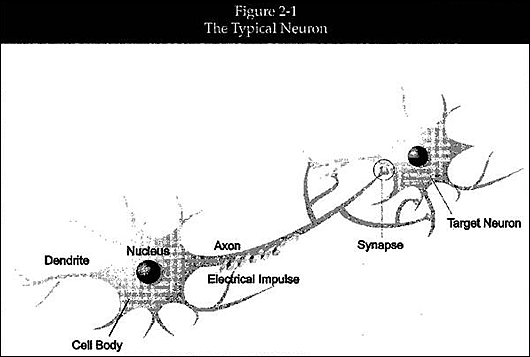
(図中右から左へ)
Dendrite: 樹状突起 Cell
Body: 細胞体 Nucleus: 細胞核 Axon: 軸索
Electrical Impulse: 電気インパルス Synapse: シナプス
Target Neuron: ターゲットニューロン
図2-2: 典型的なシナプス接合
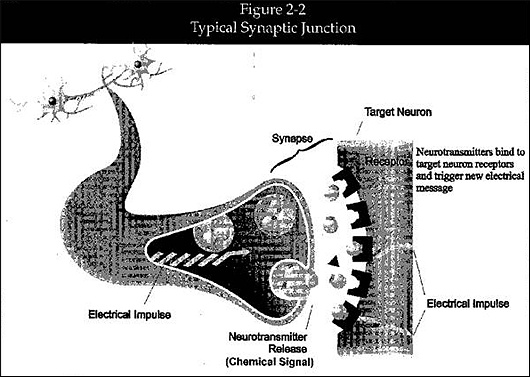
(図中右から左、上から下へ)
Electrical Impulse: 電気インパルス Synapse: シナプス
Neurotransmitter Release(Chemical Signal): 神経伝達物質の放出(化学信号)
Target Neuron: ターゲットニューロン
Neurotransmitter bind to…:
神経伝達物質がターゲットニューロンの受容体に結合して、あらたに電気メッセージを誘発する
Electrical Impulse: 電気インパルス
図2-3: 辺縁報酬系
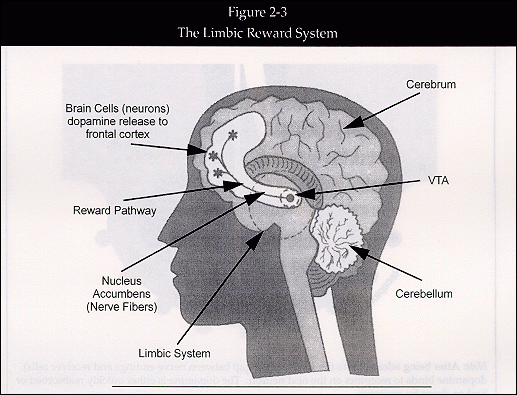
(図右側、上から下へ)
Brain Cells (Neurons): 脳細胞(ニューロン)
Dorpamine release to…: ドーパミンが前頭皮質へと放出
Reward Pathway: 報酬経路
Nucleus Accumbbens (Nerve Fibers): 側坐核(神経線維)
Limbic System: 辺縁系
(図左側、上から下へ)
Cerebrum: 大脳
VTA: 腹側被蓋野
Cerebelium: 小脳
図2-4: ドーパミンの正常な作用
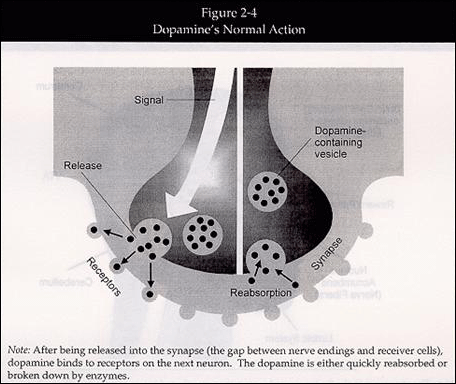
(図中右上から半時計回りに)
Signal: 信号
Release: 放出
Receptors: 受容体
Receptors: 受容体
Synapse: シナプス
Dopamine-containing vesicle: ドーパミン含有小胞
(図下のテキスト)
注:シナプス(神経終末と受信細胞の間の隙間)に放出された後のドーパミンは、隣のニューロンの受容体に結合する。ドーパミンはすぐに再吸収されるか、酵素によって分解される。
図2-5: 経口投与および喫煙後の塩酸メタンフェタミン血漿濃度の比較
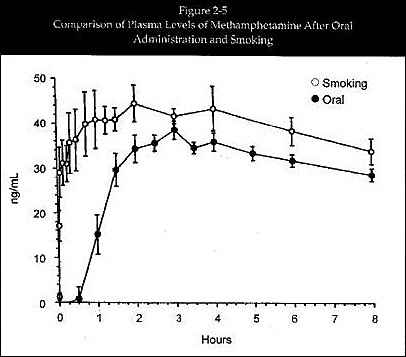
○ 喫煙
● 経口
(横軸) 時間
図2-6: 喫煙後の塩酸メタンフェタミンとコカインの血漿濃度の比較
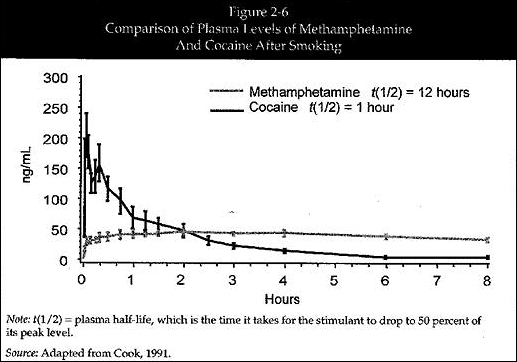
Methamphetamine: 塩酸メタンフェタミン t(1/2)=12時間
Cocaine: コカイン t(1/2)=1時間
(グラフ横軸) Hours: 時間
(グラフ下)
注: t(1/2)=血漿半減期。すなわち、覚醒剤が最大濃度から50%減少するまでの時間。
出典: Cook 1991より編集
図2-7: コカインによるドーパミン採摂取トランスポーターの阻害
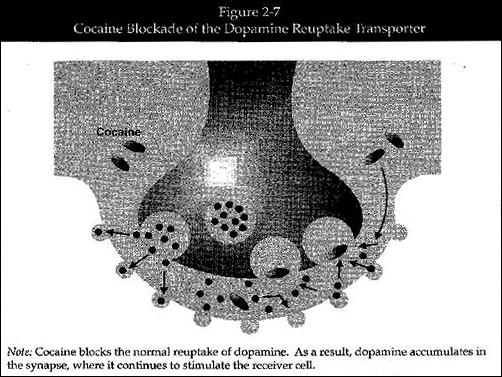
(図中) Cocaine: コカイン
(図下のテキスト)
注:コカインは、正常なドーパミン再摂取を阻害する。その結果、ドーパミンがシナプスに蓄積し受信細胞を刺激し続ける。
図2-8: コカイン嗜癖の経過
図2-8
コカイン嗜癖の経過 |
初期段階
- 脳化学の変容
- 嗜癖性思考の始まり
- 強迫思考
- 強迫的衝動
- 条件渇望
- ライフスタイルの変化
- 正常な活動からの引きこもり
- 微妙な身体的・心理的影響(例:イライラ、興奮性、気分のむら)
中期段階
- コントロールの喪失
- 渇望
- 悪影響にもかかわらず中止できないこと
- 否認
- 深まる孤立
- 身体的・心理的影響の増加(例:パラノイア、パニック発作)
- 職場での働き/学業成績の低下
最終段階
- 中止の試みの失敗
- 深刻な経済的貧窮
- 職場/学校での深刻な機能不全
- 自尊心の急落
- 深刻な人間関係での問題
- 慢性かつ重篤な抑うつ
- コカイン性精神病
- 死亡
出典: Washton, 1989. Copyright 1989 by Arnold Washton. 著者の許可により転用。 |
図2-9: 塩酸メタフェタミンのシナプスへの影響とニューロン内へのドーパミン漏出
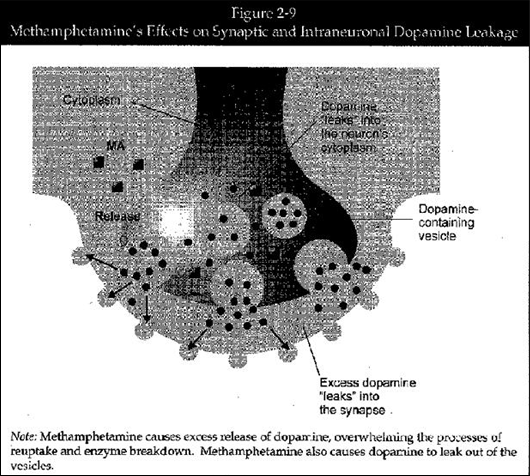
(図中左上から反時計回りに)
Cytoplasm: 細胞質
MA: MA
Realse: 放出
Excess dopanime “leaks” into the synapse: 過剰なドーパミンがシナプスへ「漏出」
Dopamnine-containing vesicle: ドーパミンを含有する小胞
Dopamine “leaks” into introneuron cytoplasm: ドーパミンがニューロン内細胞質に「漏出」
(図下のテキスト)
注: 塩酸メタンフェタミンはドーパミンの過剰放出を引き起こし、再摂取と酵素分解の過程を制圧する。塩酸メタンフェタミンはまた、小胞からのドーパミン漏出の原因にもなる。
図3-1: マトリクス・モデルの評価
図3-1
マトリクス・モデルの評価 |
| 物質乱用治療研究所はかねて、マトリクスのMA使用障害用の8週間および12週間プロトコルを複製し評価するための申請を行っている。このプロジェクトは、MA障害に対する特定の心理社会的アプローチを評価する、初のマルチサイト研究となる。プロジェクトの目的は、この治療アプローチの臨床的有効性に関するデータとともに、ふたつの治療プロトコルのコスト有効性についての情報を収集することである。このプロジェクトは2001年9月に完了する予定となっている。 |
図4-1: 予約を素早くスケジュール
図 4-1
予約を素早くスケジュールする |
| 電話での初期接触から24時間以内に予約を設定することによって、クライエントが最初の予約に現れる確率は有意に増加する (Festinger et al., 1995, 1996; Stark, 1992; Stark et al., 1990)。 上記研究によると、迅速なインテークは、初期臨床接触とインテーク面接の間で通常見られる高い脱落率を削減する、低コストかつ有効な手段である。 |
図4-2: 治療の継続期間・頻度・形式
図4-2
治療の継続期間・頻度・形式 |
- 覚醒剤嗜癖治療の最適な継続期間・頻度・形式に関して、実証した研究は存在しない(Higgins and Wong, 1998)。コカイン依存の個人に対しては、6から12ヶ月という長期の治療継続期間が、よりよい成果と結びついていることを指摘する研究 (Carroll et al., 1993a; Higgins et al., 1993a; Wells et al., 1994) もあるが、MA治療に関する研究ではこれと一致せず、評価もされていない。
- 経験から、初期治療の期間は最低数週間ということが示唆される。覚醒剤依存クライエントの大部分は、薬物不使用状態を確立し特定の認知障害を克服するのに2から4週間を要する。最初の2-4週間は頻繁な来院を勧め、その後は頻度を少なくするプログラムが一般的である。
- この段階の覚醒剤使用障害にとって、来院あるいはセッションの頻度はその継続時間よりも重要だと思われる。例えば、週に3、4回の30分の来院は、継続時間は長いが頻度は少ない場合よりも有益である。継続時間が90分以上の来院が、時間の短い来院よりも有効であるという証拠は提出されていない。来院頻度を多くすることは、クライエントの行動的義務[責任]を確立し、衝動を抑制し、日常構造を建設するのに役立つ。
- 実際には、覚醒剤使用障害の治療としてもっとも一般的な形式は、個人ではなくグループ療法である。経験から、覚醒剤依存クライエントはフラストレーションに対する耐性が低いめ、長いグループセッションは負担となるかもしれないが、彼らはグループ志向療法に完全参加する能力を有していると考えられる。しかし、パラノイアおよび他人への不信感から回復していないクライエントは、グループ療法へ参加したがらないが、個人療法ならば同意するかもしれない。この場合、個人療法を初期戦略として用い後のグループ治療への架け橋とする。
|
図4-3: 覚醒剤使用における基本的条件付け要因
図4-3
覚醒剤使用における基本的条件付け要因 |
- 覚醒剤渇望は慢性覚醒剤使用の当然予測される結果であり、通常、覚醒剤使用の中断後も長期継続する。
- 覚醒剤渇望は、過去に覚醒剤使用と結びついていた人、場所、状況、物、感情などによって誘発される。クライエントに覚醒剤使用を思い出させるものならば何でも、この渇望の誘発因となりえる。
- 覚醒剤渇望は通常、初期物質不使用状態において激しく、その後頻度も程度も低下していく。これらは、覚醒剤使用による強化を受けない場合のみ、その効力を失う。
- 渇望の強度の減退は、単純に時間の経過によるものではなく、渇望が生じたときクライエントがその言いなりにならないことによって起こる。
- すべての向精神性薬物の完全不使用状態は、覚醒剤渇望のもっとも急速で完全な消滅を保証する最適手段である。
- 渇望の前では、決意や意志力は弱々しい防壁でしかない。渇望や衝動が生じたときは、これらに対抗するための具体的な行動を取るべきである。
- 渇望や衝動は永久に続くことはない。通常これらが数分以上継続することはなく、渇望を刺激する状況から脱出するための直接的行動がとられると、すぐに消失する場合が多い。
出典: Washton, 1989, p. 107より許可を得て編集 |
図4-4: 関連研究: 行動的人間関係療法
図 4-4
関連研究: 行動的人間関係療法 |
行動的人間関係療法と物質使用障害の治療成果に関する研究結果の再検討 (Landry, 1995) では、以下が指摘された:
- 行動的人間関係療法は、対人関係の質を高め、物質を急速に削減し、物質不使用状態の維持を促進し、治療からの脱落の可能性を減少させる。治療中および治療後の人間関係療法はともに、治療成果を向上させる。
- 配偶者の治療関与は、それがない場合に比べてよりよい治療結果をもたらす。物質使用障害の配偶者のみに焦点を当てた治療でも、クライエントの治療への動機付けを高めることが発見されている。
- 同様に、家族療法とその他の物質使用障害治療アプローチとを比較した比較研究のメタ分析 (Stanton and Shadish, 1997) は次のことを指摘した:
- 個人カウンセリングあるいは療法、ピア・グループ療法、家族の心理教育に比べて、家族療法はより効果的で、治療継続率も高かった。
|
図4-5: グループセッションにおけるつまずきへの対応
図 4-5
つまずきへのグループセッションでの対応 |
- クライエントに、つまずきに至るまでの一連の感情、出来事、状況などの詳細な説明を提供するよう求める。
- グループ・メンバーが、クライエントにさらに詳しい説明を求め、初期の危険信号や自己破壊行動の同定を援助するよう働きかける。
- グループ・メンバーが、クライエントに対する気遣いを表現することを推奨する。
- グループ・メンバーが、今後のつまずきを防ぐためのアドバイスや提言をするよう働きかける。
- クライエントに、グループ内での発言されたことに関してどう考えどう思ったか、また今後何を変えるつもりなのかについて、検討するよう求める。
出典: Washton, 1990a. |
図4-6: 再発に対処
図 4-6
再発に対処 |
再発予防の総合的側面は、再発過程とそれに対する適切な治療的対応に関する危険な神話や誤解を排除・訂正することを必要とする。本コンセンサス・パネルは、クライエント、カウンセラー、非臨床職員の教育活動に、以下の概念をサービングり込むよう提言する。
- 再発は、動機付けの乏しさの表れとは限らない。再発が、覚醒剤使用を止めることに対する強いアンビバレンスや動機付けの乏しさを表している場合ももちろんあるが、動機付けが非常に高く誠実なクライエントでさえ、再発することがある。再発は、クライエント自身ではなく、クライエントの回復プランに何か問題があることの表れである。
- 再発は、治療の失敗を表すものではなく、クライエントの物質不使用状態が一時的に中断されただけである。つまり、クライエントの回復プランが不完全であり、クライエントがしてはいけないことを実行している、あるいはクライエントは、現在していないことをするべきである、という状態を指す。
- 再発はたいてい予測および回避可能であり、予測不可能な場合はめったにない。カウンセラーおよびクライエントが同定すべき危険信号が、まず発せられる。再発は一連の考えや行動の連鎖の終点であり、[途中での]妨害や予防が可能である。
- 再発は、必ず薬物使用が関連する単独の出来事[イベント]ではない。むしろ、嗜癖、治療、回復と同様、ひとつの過程である。そこには、始まり、中間点、そして終点が存在する。薬物使用に戻ることは終点であり、過程の始まりではない。
- 再発によって、回復へのプラス変化が消されることはない。クライエントは、「初めからやり直す」必要はないが、さらなる薬物使用を避け、治療にとどまり、回復過程を中断した場所から再開し、今後の再発を防ぐために治療プランを改善する必要がある。一時的な後退は、治療プランの弱点に関する貴重な情報を提供し、将来それが再発するのを予防する方法を示唆してくれる。
- 再発の欠如が、順調な回復を保証するわけではない。物質不使用状態は回復への好機とはなるが、保証にはならない。再発を経験したクライエントは、個人的[人間としての]成長・成熟という点において著しい進歩を遂げる場合が多い。一方不断の物質不使用状態を保ったクライエントには、目立つような変化や永続的な成長を全く経験しない者もいる。物質不使用状態は回復過程における重要な第一段階ではあるが、最終目標ではない。
出典: Washton, 1989 より許可を得て編集 |
図4-7: 再発予防グループ実施に関する提言
図 4-7
再発予防グループ実施に関する提言 |
- 再発予防グループは、クライエントが回復および再発予防のプログラムを作成するための公開討論の場である。グループでは、再発と再発予防に関する情報を共有し、今にも起こりそうな再発の兆候を発見するための環境を提供する。再発に向かっているクライエントに関しては方向転換を促し、よい軌道に乗っているクライエントには自信を与える。グループ設定は、グループ指導者の指導的制約の下でのクライエントの相互援助を実現させる。
- グループでは、治療者をグループ指導者とし、回復過程のクライエントの一人を共同指導者とするとよい。理想的には、グループ指導者がメンバーの個人セッションの治療者であると、なおよい。グループ指導者は、明確で積極的かつ確実にグループを統制し、時間的制限の設定やメンバー全員の発言機会の確保に責任を持つ必要がある。共同指導者は、長期的物質不使用状態に関する質問に答え、その実例を述べる役目を担うとよい。
- グループ・ミーティングは、新メンバーの紹介から始まる。新メンバーには自分たちの薬物使用歴に関する短い紹介が要求される。
- 紹介の後、指導者が特定のトピックに関して約15分の略式な説教的プレゼンテーションを行い、加えて/あるいは同様の短いビデオを見せる。
- 次に、再発と回復について、メンバーの間で約45分間討論する。
- 続く30分は、グループ・メンバーが皆で討論したいと考えるような最近の課題を、指導者が引き出す。無口で打ち解けにくいメンバーには、どう思うかを発言するよう促すようにする。
- グループセッションの終わりには、指導者が締めくくりとして討論をまとめる。解決を見なかった問題に関してはその点を確認し、討論を次回のミーティングに持ち越す。思い悩んでいる、または怒りや抑うつを抱えているように見えるクライエント、あるいは渇望について触れたクライエントには、後に残ってもらうのもよい。指導者・共同指導者は、これらのクライエントに、できるだけ早く治療者と話をするように促す。セッションは常に、機密保持制約の確認と、次回のグループセッション参加への意欲表明とともに終了する。
許可を得て編集:The Matrix Center, Inc. The Matrix Intensive Outpatient Program Therapist Manual. Los Angeles: Matrix Center, Inc., 1995. |
図4-8: 関連研究:ジスルフィラム療法
図 4-8
関連研究: ジスルフィラム療法 |
| Higgins et al. (1993a) による非比較研究では、コカイン関連障害の外来患者のアルコールおよびコカインの使用が、管理型ジスルフィラム療法によって著しく減少したことが示された。それに続く Carroll et al. (1993b) の比較研究でも、アルコールとコカイン両方を使用する外来患者の両物質の使用は、ジスルフィラム療法によって減少することを支持する結果が示された。 |
図4-9: 関連研究:アルコホーリクス・アノニムス(AA)
図 4-9
関連研究: アルコホーリクス・アノニムス (AA) |
AAに関する研究の総括的再検討により、以下の重要な結果が示された:
- 研究は、専門的治療の間あるいはその後のAA参加と飲酒行動、禁酒における改善との間の強い関連性を示した。
- 研究は、AAミーティング出席頻度の増加と、禁酒やアルコール摂取量の減少などの飲酒行動指標との間の強い関連性を示唆した。
- 研究は、AA参加の増加およびAAとの提携(スポンサーを獲得する、あるいはスポンサーとなる、など)と、禁酒、飲酒減少、再発減少などの飲酒行動指標との間の中程度の関連性を示唆した。
- 研究は、AA参加と心理社会的機能のいくつかの領域での改善との間の中程度の関連性を示唆した。
出典: Landry, 印刷中 |
図5-1: コカインおよびMAの投与経路の影響
図 5-1
コカインおよびMAの投与経路の影響 |
投与
経路 |
薬物形態 |
コカインおよび
MAの作用開始 |
「ハイ」の継続期間 |
| 経口 |
粉末/錠剤 |
10〜30分 |
コカイン‐45〜90分/MA‐3〜5時間 |
| 経鼻 |
粉末 |
3〜5分 |
コカイン-10〜20分 |
| 静脈内 |
溶液 |
5〜10秒 |
コカイン‐10〜20分/MA‐4〜6時間 |
| 吸入 |
クラックコカイン/アイス (MA) |
5〜10秒 |
クラック‐5〜20分/アイス‐8〜24時間 |
| 出典: Cook, 1991; Gold, 1997; Gold and Miller, 1997; Sowder and Beschner, 1993. |
図5-2: 用量頻度のエスカレートパターン、コカインとアンフェタミン
図5-3: コカインとMAの違い
図5-3
コカインとMAの違い |
| コカイン |
MA |
- 植物由来
- 喫煙によるハイは20〜30分継続
- 1時間以内に体外に排泄
- 外科手術で局部麻酔として使用されることもある
|
- 合成
- 喫煙によるハイは8〜24時間継続
- 12時間以内に体外に排泄
- 医療用途は限られている
|
| 出典: NIDA, 1998a. |
図5-4: 急性覚醒剤中毒の一般的な兆候と症状
図 5-4
急性覚醒剤中毒の一般的な兆候と症状 |
| 生理的 |
心理的/行動的 |
- 瞳孔拡大
- 発汗 (おびただしい量の汗)—悪寒が伴うことが多い
- 高血圧(血圧上昇)
- 不整脈や胸痛を伴う/伴わない頻脈(脈拍の増加)
- 徐脈(心臓活動鈍化)
- 高熱(体温上昇)
- 食欲不振、体重減少
- 歯ぎしり
- 不眠あるいは睡眠の欲求低下
- 振戦
- 発作—大部分はコカイン使用者
- 頭痛—時々
|
- 陶酔感・幸福感の高まり
- 活力・軽薄感の増加、精神の冴えやパフォーマンスが向上する感覚
- 不穏・情動不安・興奮性
- 話すことへの圧力とともに口数が多くなる, 観念奔放、考えがあちこちに飛ぶ
- 集中力低下
- 誇大感、誇大な自尊心、自己中心性
- 環境に対する好奇心の増加を伴う注意力増加
- 感覚意識の向上
- 恐怖心の欠如、猜疑心
- 判断障害、衝動コントロールの乏しさ
- 通常見当識障害を伴わない明瞭な知覚
- 暴力の可能性を伴う攻撃性と情緒不安定性
|
図5-5: 覚醒剤退薬/退薬症候群の一般的な兆候と症状
図5-5
覚醒剤退薬/退薬症候群の一般的な兆候と症状 |
| 生理学的 |
心理的/行動的 |
- 体重減少あるいは食欲不振の報告を伴う痩せて衰えた容貌
- 脱水
- 精神的・身体的エネルギーの低下を伴う疲労感と倦怠感
- 感覚鈍磨
- 時には興奮が先立つ、精神運動の沈滞および遅延
- 空腹感
- 悪寒
- 不眠に続く傾眠
|
- 時には臨床的うつ病および自殺念慮にまで深化する抑うつ気分
- 執拗で激しい薬物渇望
- 不安と興奮性
- 記憶障害
- 快感消失症‐‐楽しい活動に対する興味の喪失
- 人間関係からの引きこもり
- 薬物に関する強力で鮮明な夢
|
図5-6: 慢性覚醒剤乱用/依存の一般的症状
図5-6
慢性覚醒剤乱用/依存の一般的症状 |
| 生理的 |
心理的/行動的 |
- 極度な疲労—身体的かつ精神的消耗と途切れがちな睡眠パターンを伴う
- 栄養障害—極端な体重減少、貧血、食欲不振、悪液質(身体の衰弱)
- 乏しい衛生状態とセルフケア
- 皮膚障害や二次的皮膚感染—そう痒・皮膚病変、発疹、蕁麻疹
- 脱毛症
- 筋肉痛/圧痛—横紋筋融解の可能性
- 心血管系障害—MA毒性およびMA製造過程での汚染物質によるもので、腎臓、肝臓障害を伴う
- 持続性高血圧による腎障害を伴う高血圧発作
- 呼吸困難—肺水腫、肺炎、閉塞性気道疾患・気圧障害・あるいはその他の合併症の可能性
- 心筋炎、心筋梗塞
- 頭痛、卒中、発作、失明
- Choreoathetoid (不随意運動) 障害
- 性行為の実行および生殖機能の障害
- 脳出血や認知欠損に関連する萎縮の兆候を含む脳血管の変化
- 虚血性腸疾患・胃腸症状
|
- 環境的手がかりの誤った解釈を伴うパラノイア;妄想、幻覚を伴う精神病
- 不安—絶望感とパニック障害に見られるような迫り来る不運に対する恐怖を伴う
- 抑うつ—自殺願望、自殺行為を伴う
- 急性不安
- 摂食障害
|
図5-7: 慢性コカイン乱用対慢性MA乱用の特徴的指標
図5-7
慢性コカイン乱用対慢性MA乱用の特徴的指標 |
| コカイン |
MA |
- スノーターの間での鼻中穿孔および鼻血
- 脱水と食物繊維不足による深刻な便秘
|
- 欠損歯、歯肉の出血や感染、虫歯を含む歯科的障害
- マグネシウムおよびカリウム濃度の低下を伴う脱水状態に関連する筋肉痙攣
- 塩酸塩の吸引による口の周りの皮膚炎
- MA製造過程に使用されるアンモニア構成物による尿の悪臭
- 擦り剥けたような皮膚病変を含む様々な皮膚疾患
|
図5-8: 暴力のリスクを減らすために推奨されるアプローチ
図5-8
暴力のリスクを減らすために推奨されるアプローチ |
- 自分の名前を名乗る・クライエントの名前を用いる・クライエントの懸念を予測するなどによって、クライエントが現実との接触を保てるようにする。
- クライエントを静かで落ち着いた環境におき、穏やかな刺激のみを与える。クライエントが閉じ込められていると感じないように、必ず十分なスペースを確保する。ドアはクライエント・面接担当者の双方がアクセスできる状態にするが、クライエントがドアと面接担当者の間に入るような配置はしない。
- クライエントの苦痛に気づいていることを伝えて、興奮と暴力へエスカレートする可能性を指摘する。わかりやすく簡潔な質問をし、反復的な反応を許容し、非批判的な態度を保つ。
- クライエントのいうことを注意深く聞き、非批判的な態度を保ち、クライエントの進歩を強化することによって、クライエントの自信を助長する。
- 部屋から武器になりそうなものを排除し、クライエントが武器を持っていないことを慎重に確認することによってリスクを低減する。
- 必要に応じて強制力を行使する準備をしておく。そのために助けを借りるバックアッププランを用意し、化学的、物理的拘束がすぐに使用できるようにしておく。
- 暴力の可能性を持つクライエントを管理するために、医療および救急スタッフがチームとして動けるように訓練しておく。
|
図5-9: クライエントの同意書:必要項目
図 5-9
クライエントの同意書: 必要項目 |
- 情報開示を行うプログラムの名称と概要
- 情報開示を受ける個人あるいは団体の名称と肩書き
- 情報開示の対象となるクライエントの氏名
- 情報開示の目的あるいは必要性
- どの種類の情報がどの程度開示されるのか
- プログラムが同意書に則って既に行動した場合を除いて、クライエントは同意書をいつでも無効とすることができる、という声明
- それ以前に無効となっていない場合、同意書が無効となる日時・出来事あるいは条件
- クライエントの署名(および、未成年の場合、一部の州では保護者あるいは法定後見人の署名)
- 同意書に署名がなされた日付
|
***** This Line Follows Each Range of Selected Text *****







