Title
Withdrawing benzodiazepines; Cognitive behavior therapy and motivational intervention for dependence
Key Words
不安障害,ベンゾジアゼピン,嗜癖,動機付け面接,認知行動療法
Anxiety disorder, Benzodiazepine, Addiction, Motivational interviewing, Cognitive behavior therapy
抄録
ベンゾジアゼピン系薬物は幅広く頻用されている。医師に対する薬剤処方アンケートによると催眠鎮静剤・抗不安薬の使用率は全科では約80%,内科は約93%,精神科は約98%と報告されている。これは,即効性があり,大量服用時でも安全性が高く,用法が簡単であり,幅広い病態に対してある程度の反応が見込めることが理由であると考えられる。一方,ストレス性疾患に対するベンゾジアゼピン系薬物の使用には問題がある。例えば,うつ病性障害や強迫性障害,摂食障害,PTSDに対してベンゾジアゼピン系薬物がプラセボよりも有効だとするエビデンスはない。ストレス性疾患に対する有効な治療が行われないまま,ベンゾジアゼピン系薬物が漫然と使用されている場合があると思われる。
現在入手可能な最新のエビデンスによれば,ほとんどのストレス関連疾患に対して有効な薬剤は抗うつ薬である。ストレス関連疾患に対する治療を見直し,ベンゾジアゼピン系薬物を漸減・中止することが必要な場合があると思われる。しかし,実際には通常の漸減法によって中止できるのは約1/3にとどまる。また一部の患者においては耐性や問題使用,薬物探索行動がみられる。
ここではベンゾジアゼピンの長期投与,頓服について検討する。ベンゾジアゼピン系抗不安薬を長期使用の問題点を指摘する。ベンゾジアゼピン系薬物は不安時に頓服使用されることが多いが,このようにすると抗不安効果が減弱することがある。このメカニズムは代償条件付けと呼ばれ,行動薬理学・条件付け理論から理解することができる。
最後にベンゾジアゼピンに対して依存傾向がある患者に対して薬物使用を中止できるように動機付けする方法について解説する。
Summary
Benzodiazepines are one of the most prescribed drugs. A survey for the prescription pattern of physicians revealed that hypnotics or anxiolytics were prescribed by 80% of physicians of all disciplines, 93% of internists, and 98% of psychiatrists. Major reasons for the popularity are the quick response, safety in overdose, ease of use, and broad applications. On the other hand, benzodiazepine use for stress-related disorders is not considered as the first line treatment. Benzodiazepines are not superior to placebo for the treatment of depressive disorders, OCD, eating disorders, and PTSD in controlled studies. It is a problematic to prescribe benzodiazepines for these conditions, without optimal treatments.
Recently available evidence tells that antidepressants are the treatment of choice for most of the stress-related disorders. Chronic use of benzodiazepines causes more harm than benefit for the patients. As-needed use of benzodiazepines is very popular. In some cases this pattern causes tolerance. The author explains this employing compensatory conditioning paradigm.
Substance use disorders are considered as one of the most treatment-resistant conditions. The author describes motivational interviewing as the way to tackle these problems.
l ベンゾジアゼピンがなぜ問題か
エビデンスと実際の臨床の格差
ベンゾジアゼピン系薬物は幅広く頻用されている。医師に対する薬剤処方アンケート(アイ・エム・エス・ジャパン調べ)によると催眠鎮静剤・抗不安薬の使用率は全科では約80%,内科は約93%,精神科は約98%と報告されている。これは,即効性があり,大量服用時でも安全性が高く,用法が簡単であり,幅広い病態に対してある程度の反応が見込めることが理由であると考えられる。一方,これは諸外国と比べると使いすぎ,と呼べる状態である。田島が述べるように1),諸外国では1990年代に入ってSSRIがうつ病のみならず各種不安障害の薬物療法の中心になり,ベンゾジアゼピンの処方が減少している。これに対して日本では依然として先進国の仲では突出したベンゾジアゼピンの処方件数があり,それは減少する兆しを見せない。
イギリス精神医学学会(Royal College of Psychiatrists)のガイドラインによれば,不安や不眠,一部のてんかん,筋強直に対するベンゾジアゼピン処方の役割を認めている。しかし,1ヶ月以上の長期使用は依存のリスクが高くなること,長期使用を避けることを指導している。不眠や不安の一時的改善のために短期使用することは有用性が高いが,長期使用は例外的であり,長期続く不眠や不安については診断を検討し,他の治療法を検討すべきである。日本は抗不安薬の処方頻度が高く,その中でもチアノジアゼピン系のエチゾラムとクロチアゼパム2)が多い。こうしたことの理由のひとつは,ベンゾジアゼピンが臨床医にとって処方しやすいことがある。表にベンゾジアゼピンの処方医からみた利点と欠点を示す。
表 ベンゾジアゼピンの功罪
| 利点 | 欠点 | |
| 有効性 | l 服用してすぐに効果がわかる
l 対象となる症状・診断が広い l 禁忌となる症状・診断が少ない |
l 1ヶ月以上の長期の経過においては,改善がない
l いくつかのベンゾジアゼピン,その場の症状緩和には役立つが,長期的な改善は起こらない |
| 処方のしやすさ | l 併用の問題がすくない
l 安価 l 誰でも服用している・内科でも処方する“軽い安定剤”という名前で広く知られており,患者に警戒心を起こさない。抗精神病薬や抗うつ薬に見られる“精神病”というマイナスのイメージがない。 l 説明しなくても高いコンプライアンスを期待できる l 常用量依存を起こすことにより,患者が受診を怠らないようになる。 |
l 長期使用になる
l 頓服の問題 |
| 安全性/副作用 | l 大量服用しても安全
l 禁忌の疾患が少ない |
l 認知機能の低下や精神運動機能の抑制,健忘,転倒,交通事故
l 脱抑制,特にアルコール併用のときに増強 l 耐性の出現・常用量依存(離脱を試みても失敗する) l 乱用(ごく少数の症例に生じる) |
ベンゾジアゼピンが主な対象としている病態は,不安症状や不眠を訴えるような疾患である。この中,DSM-IV-Rにて定義する不安障害やうつ病性障害のかなりの部分,気分変調性障害が含まれる。従来はこれらの疾患は神経症として一括され,ベンゾジアゼピン系抗不安薬が第一選択の治療薬とされ,また非特異的な精神療法が必要であるとされてきた。一方,これらは対する診断・治療が近年,著しく進んできた。うつ病性障害の診断の範囲が広がり,SSRI(選択的セロトニン再取り込み阻害剤)やSNRI(セロトニン・ノルアドレナリン再取り込み阻害剤)などが利用できるようになった。また新しい病名が知られるようになった。パロキセチンがパニック障害に,フルボキサミンが強迫性障害に対して適応を取得した。さらに社会不安障害に対する治験が進んでいる。一方,現在入手可能な最良のエビデンスから見ると,従来これらの疾患に広く用いられているベンゾジアゼピン系抗不安薬の多くは,これらの疾患の治療についてプラセボよりも有効とはいえない。
臨床試験結果の示すところによれば,ほとんどのストレス関連疾患に対して有効な薬剤は抗うつ薬である。ストレス関連疾患に対する治療を見直し,ベンゾジアゼピン系薬物を漸減・中止することが必要な時期にきている。しかし,これは実は容易なことではない。実際には通常の漸減法によって中止できるのは約1/3にとどまる。またごく一部の患者においては耐性や問題使用,薬物探索行動がみられる。
ベンゾジアゼピンの長期投与の問題
問題は長期投与にある。ベンゾジアゼピンは治療導入期に必要な症例だけに短期でもちいるようになるべきである。ベンゾジアゼピンの効果が最大となるのは最初の数週間であり,1ヶ月以上の継続投与は避けるとされている。本来なら中止すべき症例でも継続して投与され,疾患の再発予防とは無関係に常用量依存として継続している例があると思われる。福井医科大学薬剤部による調査によれば,トリアゾラムの場合,4ヶ月間の処方を行ううちに,66%の患者が常用量依存になっていると指摘されている。(政田幹夫www.oups.ac.jp/supported/koho/koukai/ab0005.html)
頓服とその行動科学
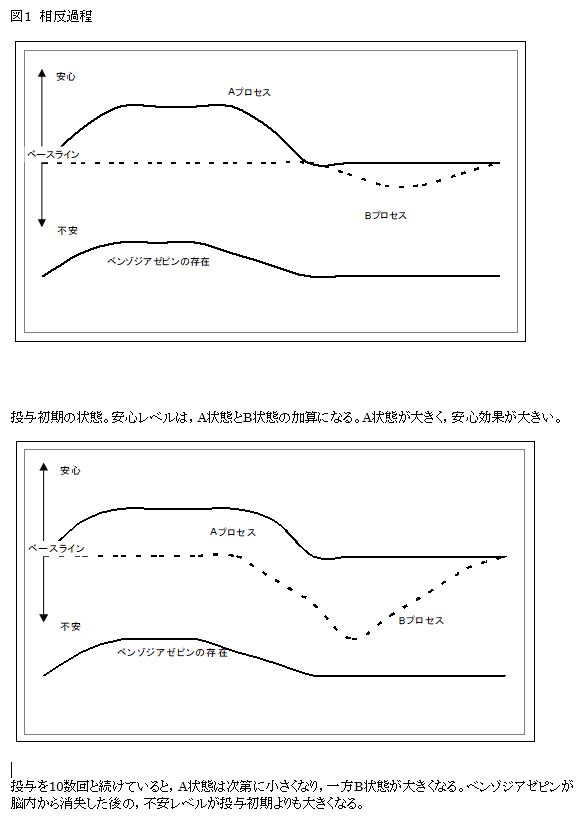
ベンゾジアゼピンの長期使用を行ううちに,次第に耐性が生じて効き目が落ちてくることがあるのはよく知られている。特に抗痙攣作用と鎮静作用について耐性が見られる。抗不安作用についてアルコールのように用量が増加していくことはまれであるが,離脱することは困難であり,常用量依存の状態になることが通常である。ベンゾジアゼピンに対する依存のメカニズムに対する行動理論からの説明としてSolomonとCorbit3)による情動に関する相反過程説の理論がある。彼らによれば,情動は二つの対立する過程を起こすとされる。刺激(この場合はベンゾジアゼピン)によって起こる一次的な過程が,Aプロセスといわれ,刺激によってすぐに起こる生体の反応である。生体は,つねに恒常状態を保とうとしており,Aプロセスが生じるとそれに対応して反対の方向のプロセスが生じる。これをBプロセスと呼ぶ。
Aプロセスは刺激によってすぐに生じる。強さと継続時間は刺激によって決まる。繰り返し経験しても変化しない。Bプロセスは,Aプロセスよりも後れて生じ,ゆっくりベースラインに戻る。繰り返し経験するうちに,Bプロセスは次第に1)早く始まるようになり,2)大きくなり,3)ベースラインに戻るまでに長くかかるようになる。しばらく経験させない(ベンゾジアゼピンを投与しない)でいると,もとにBプロセスに回復する。生体が感じるのは,AプロセスとBプロセスの加算である。繰り返し経験すると,当初の快適な安心を感じられる時間が短くなり,後の不安感が長く,深くなることになる。これがベンゾジアゼピン服用に対する負の強化となる。Bプロセスによる不快感から逃れるためにベンゾジアゼピンを服用するようになる。
ベンゾジアゼピンの抗不安作用を減弱させ,依存を形成するのは,長期の連用だけではない。不安時に頓服使用することも原因のひとつである。Westraによれば,長期投与を続けていると患者が不安を感じたときに頓服をするようになることが普通である4)。頓服の方が定期服薬よりも減らしやすい,薬剤使用をコントロールしやすいと一般に信じられている。しかし,抗不安薬の実験的研究の結果によれば,頓服使用の方がベンゾジザアゼピンの効果に対して耐性が生じやすく,また,不安になったときの薬物に対する渇望が強くなるとされている。
Westraらは5)43人のパニック患者の経過観察研究をおこなった。不安感受性・不安レベルの変化を調べたところ,不安を感じたときに患者自らベンゾジアゼピンを頓服することは最終的な転帰を悪化させることがわかった。ベンゾジアゼピンなしと定期服用は同じ転帰であったが,頓服を多く使用した患者は悪化した。パニック障害に対してアルプラゾラム,ロラゼパムの効果に効果があることが,臨床試験で示されている。こうした結果は,薬剤を定期服用した場合のことであり,頓服使用した場合にプラセボよりも効果がまさるという報告はない。
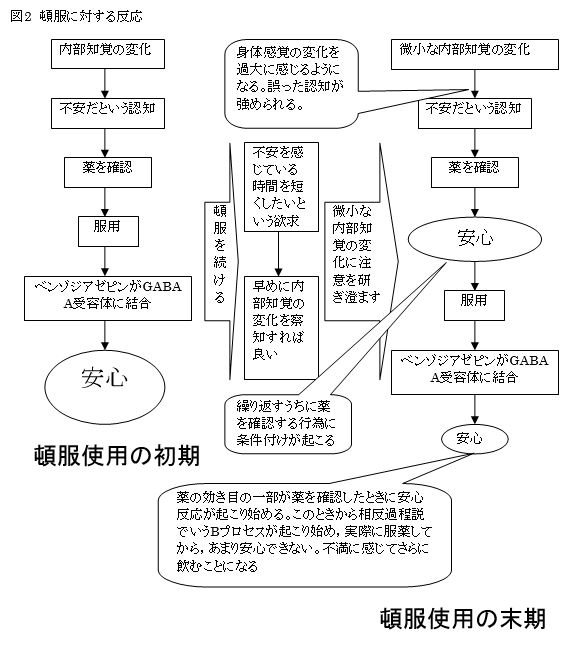
頓服の場合は患者が何かを感じてから服用することになる。図2のような過程が患者に起こっていることになる。
頓服開始初期は左側の流れになる。長期にわたってこれを続けていると,右側の流れになる。この結果,不安の前兆に注意を研ぎ澄ますようになり,身体感覚の変化を過大に感じるような認知の悪化が起こり,また,ベンゾジアゼピンを服用した後の効果が下がり,飲む回数が増えることになる。
l ベンゾジアゼピンに依存傾向がある患者に対する動機付け
動機付け面接とは
動機付け面接(Motivational Interviewing) 6)とは患者が自ら積極的に問題に取り組み,変化の決意をすることを援助できるようにデザインされたアプローチである。来談者中心療法や認知療法,システム理論,説得に関する社会心理学から取り入れた戦略から成り立っている。動機付け面接のセッションは一見すると来談者中心療法そのもののように見える。しかし,治療者は明確な目標と方向を保っている。そして,機敏に機会を捕らえて介入しようとする。この意味では,この方法は,指示的方法と非指示的方法の要素を併せ持っている。この方法は,幅広いさまざまな方法と統合させることが出来る。動機付け面接の理論的基盤は,二つの大きな領域にまたがる。薬物嗜癖にはっきりと見ることができる耽溺と呪縛の間のアンビバレンスと葛藤に関する理論が一つである。困難を起こしているのにもかかわらず,問題行動を変えることが出来ないという現象は,嗜癖以外の問題にも広がっている。アンビバレンスの結果,右にも左にもいけずに一箇所にとどまっているという現象はさまざまな局面で見られる。動機付け面接のもうひとつの基盤は,“自己統制”に関する理論と研究である。
実際の面接では,五つの大原則がある。1)共感,2)患者の発言の矛盾を広げる,3)言い争いを避ける,4)抵抗を手玉に取る,5)患者から“チェンジトーク”(変化する方向に向かう言動)を引き出す,ことである。実際の面接では,1)オープン質問(ハイ,イイエではなくて,患者が自由に答えられる質問),2)是認(患者の話を否定せず,肯定的に認める),3)聞き返し(患者の話の内容は変えないで,そのまま,あるいはひねりを加えて戻す),4)サマライズ(患者の話の中から,必要な部分を取り出してまとめる),という方法によって進められる。このやり方によって,次のような利点がある。1)権力闘争を避けることができる,2)患者自身が決断する,3)変化の実行責任は患者にある,4)変化の過程に対して患者がより強くかかわる,である。次に面接の実例を示す。
面接の実例
症例:不安を訴えて外来を受診し,数年間継続している。症状は一進一退である。独立した日常生活は行なえている。不定期にエチゾラムをもらいにくる。平均すると月に1,2回,多いときには週に2,3回,調子が悪いと述べ,診察を希望したり,電話をかけてきてどうしたらよいか尋ねてきたりすることがある。抗不安薬を継続して服用することにためらいがあるようである。ベンゾジアゼピンの中でも短時間作用のものは,減らすと反跳・離脱があるためにやめにくい。離脱させるためには,一度は定期服用に戻す必要がある。定期服用ができるようになったあと,長時間作用型に変えれば,離脱が容易になる。この面接では,そのような方向に患者を持っていく。
面接場面:
医師「今日は10分ほど薬について話し合いをしましょう。よろしいですか?先週1週間,薬はどんな風にのまれました?」
患者「金曜日は,ちょっと具合が悪くて,大目に飲みました。」
医師「どんな風だったのですか。」
患者「午前中から,どうも不安が強くて。昼休みに頓服も飲んだのですけど,落ち着かなくて。」
医師「1錠では足りない感じだったのですね。」
患者「はい」
医師「1錠飲んで,それからまた1錠追加されたのですね。薬は足りました?」
患者「先週もらった量では足りないので,前にとってあった残りを飲みました。」
医師「そうですか。具合の悪いときに,足りなくて追加される方はよくおられます。結局,頓服を何錠飲まれたのですか?」
患者「4錠です。病気が前よりも悪くなったのでしょうか?」
医師「以前だったら,1錠飲めば落ち着いたのですね。最近は1錠飲んでも足りないのですね。」
患者「はい,手元に余分のお薬がないと不安です。調子のいい日は決まった食後の薬も飲まないようにしているのですが。」
医師「とくに何も無い日は飲まないように心がけているのですね。」
患者「そうしないと薬に頼ってしまいそうです。」
医師「薬を減らしたいと思っているのですね。」
患者「いつかはやめたいと思っています。だけど,今は,この薬がないと不安に耐えられません。」
医師「飲み方を自分なりに工夫されている,飲むことを我慢もしている,そして,今は薬がないと駄目,と考えておられるのですね。」
患者「自分で調整したのがいけないということですか。前にそれでもいい,と言われたのですが。」
医師「そうですね。自分で調整するのと,定期的に飲むのとどちらがいいか,迷いますよね。カルテからみると,最初のころは定期的に飲まれていて,頓服もせいぜい1錠で済んでいたのですね?」
患者「そのころの方が調子良かったような気がします。」
医師「最初は定期的に飲んでいた。途中から調整して頓服を主に使うようにした,そのうちに頓服の量が増えて,薬が手元に10個ぐらいないと不安になるようになったのですね。」
患者「そうです。どうしたらいいですか?」
医師「薬や薬の飲み方を変えてみたいということですね。」
患者「そうですね。でもエチゾラムはやめられない気がします。」
医師「今の飲み方は変えたい,その一方で変えるのは無理,と思えるのですね。この薬をのみはじめのころは,定期的に飲まれていたのですね?そして毎食後の薬をときどき抜くようになり,具合の悪いときに頓服を飲み始めて,いまのようになったのですね。」
患者「そうです。自分で調整したほうがいいかな,と思って。」
医師「この薬は自分で調整できると思っておられるのですね。そして,調整するようになってから,頓服の量が増えてきたのですね。」
患者「そうですね。どうしてなのでしょう?」
医師「この薬については,そういうことがよくあります。即効性があるので,不安を感じてから飲もうと考えられる方が多いです。しかし,効き目が短く,3時間ぐらいでピークが過ぎてしまいます。そのときにまた不安を感じます。」
患者「そんな感じです。飲んでから2,3時間すると不安になるような気がして,また飲んでしまいます。」
医師「不安を感じたら飲む,ということになっているのですね。体から消えてしまう前,不安を感じる前に決まった時間に飲んでおくようにするというのはどうですか?」
患者「定期的に飲むということですか?それで不安が起こらないのですか?」
医師「不安にならないように前もって定期的に薬を飲んでいる時,薬を飲み始めたころですが,そのころの方が薬も不安も少なかったのですね。」
患者「そうです。他には方法はありませんか?他の薬とか。」
医師「今飲まれているエチゾラムは効いている時間が短いです。同じような薬でずっと効き目が体に長くのこる薬もあります。ロフラゼパム酸エチルという薬です。こちらの薬だと薬が抜けるときの不安がないのでやめやすいです。」
患者「その薬は,前にいただいたときがありますが,あまり効きませんでした。」
医師「エチゾラムが切れて,不安を感じたころに,頓服として飲まれたのですね。」
患者「はい。エチゾラムと比べたら効くという感じがしません。」
医師「みなさん,そうおっしゃいます。頓服としてはそのとおりです。定期的には飲まれていないのですね?」
患者「1,2回飲んだだけです。」
医師「いかがでしょうか?薬を減らしていくためには,エチゾラムを定期的に服用して,頓服を飲まないですむようにする,そして定期薬を徐々に減らしていく,または,ロフラゼパムを定期的に飲むことに切り替える,の二つの方法があります。」
患者「そうですね。どうもエチゾラムでないと駄目だという気がするので,エチゾラムを定期的に飲むというやり方を試してみます。」
医師「わかりました。そのやり方をやってみましょう。」
患者「頓服はどうしたらいいのですか。不安になったときどうしたらいいですか。いつ不安になるかわからないし。」
医師「では,どういうときに不安があるのか,どういうときに頓服を飲みたくなるのか,しらべてみることにしましょう。お手元にお薬の飲み方記録日記があります。朝,昼,夕方に飲んだかどうかチェックしてください。もし頓服を飲まれたら,その時刻を記録してください。またご自分が感じられる不安について,その強さを,0:不安なし~100:最高に不安,として点数をつけてください。来週,その日記を見せてくださいね。」
患者「わかりました。」
面接の中では,つぎのようなことが行なわれている。1)アジェンダ設定:これからの面接で取り扱うことを設定すること,2)オープンエンドの質問,3)聞き返しをしながら,患者の気持ちや考えを確認・是認する,4)サマライズを行い,その中で患者の話の矛盾“減らそうと考えて,定期服用から頓服にしたら,増えた”が患者にわかるようにする,5)選択肢を提示して,患者自身で決めるようにさせる,である。また,アドバイスは患者からもとめられたときに限って行っている。そこでも選択肢を提示して患者に選ばせるようにしている。命令や指示,警告,議論,解釈を避けている。また,この症例の場合,エチゾラムの使用に疑問を持ちながらも,やめる自信がない状態である。1回だけのセッションでやめるというのは難しい。エチゾラムの使用と不安についてセルフモニタリングをさせ,エチゾラム頓服について漸減していく方法をとるようにしている。
l まとめ
この論文ではベンゾジアゼピンの問題を取り上げた。不安時の頓服は広く行われ,とくに疑問がもたれている様子がない。しかし,これは行動理論からみると耐性・依存の原因となり,離脱を行うことが困難な理由のひとつである。
ベンゾジアゼピンは長年使われているにもかかわらず,その使用法について系統的な研究が行われていない。また,実際に良く使われる頓服は,エビデンスからみると,決してうつ病や不安障害に見られる不安に対する対処法として,優れた方法とは考えられない。あまりに日常的な使用法であり,日ごろ疑問を持つことがなかった領域であるが,読者が改めて毎日の臨床のあり方を見つめなおす機会になれば幸いである。
引用文献
1) 田島治: 【向精神薬療法 今後の展開】 ベンゾジアゼピン系薬物の処方を再考する. 臨床精神医学 30:1065 -1069, 2001
2) 村崎光邦: わが国における向精神薬の現状と展望-21世紀を目指して-. 臨床精神薬理 4:3 -27, 2001
3) Solomon RL, Corbit JD: An opponent-process theory of motivation: I. Temporal dynamics of affect. Psychol Rev 81:119 -145, 1974
4) Westra HA, Stewart SH: As-needed use of benzodiazepines in managing clinical anxiety: incidence and implications. Curr Pharm Design 8:59 -74, 2002
5) Westra HA, Stewart SH, Conrad BE: Naturalistic manner of benzodiazepine use and cognitive behavioral therapy outcome in panic disorder with agoraphobia. J Anxiety Disord 16:233 -246, 2002
6) Miller, RM, Rollnick, S: Motivational Interviewing: Preparing People for Change. In Miller RM, Rollnick S,edited by Guilford, New York, 2002